Convivimos con la regla casi media vida. A veces nos da algún que otro susto. Pero, en general, y con los años, nos acostumbramos a su ritmo, sus peculiaridades y sus altibajos. Sabemos qué es «normal» y qué no, al menos en nuestro ciclo, algo que es importante de cara a detectar cualquier posible irregularidad.
Pero, aunque nos parezca que ya lo sabemos todo, todavía hay muchas cosas que se nos escapan. Por ejemplo: ¿cómo se desencadena?, ¿por qué la regla suele doler más los primeros días?, ¿qué provoca el llamado síndrome premenstrual? o ¿cuál es la razón de que a algunas mujeres les afecte más que a otras?
En este post, Mireia Arenas, ginecóloga de nuestro centro, responde a estas y otras preguntas y explica algunas curiosidades que te ayudarán a entender mejor cómo funciona.
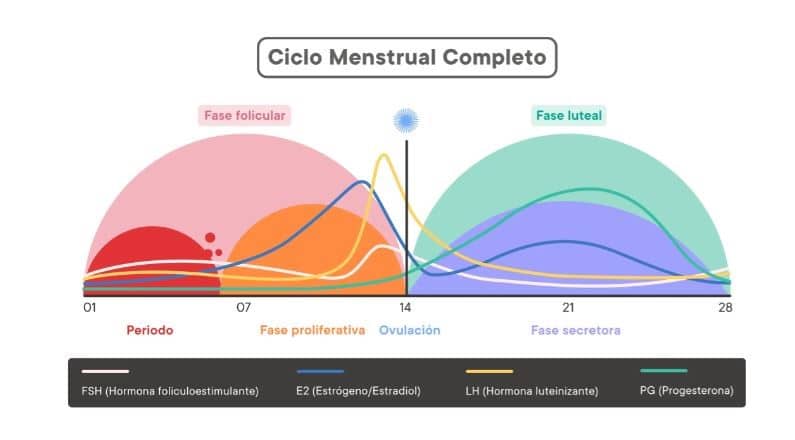
¿Cómo se regula? El ciclo menstrual está regulado por diferentes hormonas que se encargan de poner en marcha todo el proceso. Las hormonas son unas señales químicas que circulan por el torrente sanguíneo. Las que intervienen en el ciclo menstrual son la hormona luteinizante (LH), la hormona foliculoestimulante (FSH), los estrógenos y la progesterona. Se producen en los ovarios y en algunas áreas del cerebro, y su concentración va variando en función de la fase del ciclo en la que estemos.
¿Cuándo empieza y cuándo acaba? Curiosamente, la menstruación no marca el final del ciclo, sino al revés. El ciclo menstrual empieza el primer día del periodo y acaba cuando se inicia el siguiente.
¿Cuánto dura? Un ciclo menstrual completo tiene una duración normal de entre 21 y 35 días (aunque el promedio sea de 28 días). Uno sucede a otro.
¿Por qué, a veces, se adelanta o se atrasa la regla? Porque, como ya hemos comentado, el ciclo está regulado por las hormonas, y su funcionamiento puede verse alterado por diversas causas. De hecho, solo un 30% de las mujeres tienen ciclos regulares. El resto los tienen más largos (más de 35 días) o más «cortos» (menos de 21 días) y en un 10% de los casos estos son «irregulares» o «variables”.
¿Qué función desempeña cada hormona? Los estrógenos regulan todo el ciclo menstrual y son producidos por los ovarios. La FSH estimula al ovario para que se desarrollen los folículos; la LH desencadena la ovulación cuando el ovocito ya ha madurado, y la progesterona es la responsable de que el endometrio se engrose y el útero se prepare para acoger el óvulo fecundado.
¿Cuántos óvulos se preparan para ser fecundados en cada ciclo? Al nacer las mujeres tenemos todos los óvulos que potencialmente podremos utilizar. Aproximadamente, un millón. Pero hasta llegar a la adolescencia esa cifra disminuye a unos 300.000. Ese total también se va reduciendo, porque en cada ciclo unos 20 se preparan para madurar, pero, en general, solo uno lo consigue. El resto se pierden junto a otros, que también van desapareciendo. Así que cada mujer dispone de unos 400 óvulos en total para utilizar durante su vida fértil. Con el paso de los años, también se reduce su calidad. Por ello nuestra etapa fértil es más corta que la de los hombres, que producen espermatozoides de forma continuada y durante más años.
LAS FASES DEL CICLO
El ciclo menstrual consta de diversas fases que interactúan y se superponen entre ellas. Reciben diferentes nombres en función de si las clasificamos desde el punto de vista hormonal (folicular/lútea) o endometrial (proliferativa/secretora). Pero básicamente podemos dividirlo en dos etapas: la etapa preovulatoria, en la que tiene lugar la fase folicular/proliferativa, y la etapa postovulatoria, en la que se desarrolla la fase lútea/secretora. El punto que marca el final de una y el inicio de la otra es la ovulación.
Etapa preovulatoria
Va desde el inicio de la menstruación hasta que se produce la ovulación
- Menstruación. Su aparición marca el inicio del ciclo. Un periodo normal puede durar hasta 8 días, pero de promedio oscila entre 5 y 6 días. El sangrado se debe a la descamación del recubrimiento interno del útero. La sangre y este tejido se expulsan a través del cuello uterino y la vagina.
- Fase folicular/proliferativa: Normalmente dura entre 10 y 22 días. En esta fase, la hormona folículo estimulante, que se produce en el cerebro, envía señales al ovario para que se desarrollen los folículos. Los folículos son unas estructuras –pequeños saquitos– que contienen los óvulos inmaduros. A lo largo del ciclo menstrual, hay múltiples folículos en cada ovario que se encuentran en diferentes etapas de desarrollo.
Ovulación
Aproximadamente, en la mitad de la fase folicular (justo cuando la regla está a punto de terminar) un folículo alcanza un mayor tamaño y se prepara para ser liberado. En esta fase es cuando las probabilidades de lograr un embarazo son más altas. Pero la llamada “ventana fértil” es muy cortita: abarca los dos o tres días antes de la ovulación, el día de la ovulación y el siguiente.
Etapa postovulatoria
Va desde la liberación del óvulo hasta la aparición de la regla de nuevo
Fase lútea/secretora. Tras la ovulación, el folículo que contenía el óvulo liberado se transforma en una nueva estructura denominada “cuerpo lúteo” y comienza a producir progesterona. Los cambios hormonales que se producen en esta fase son la causa del llamado síndrome premenstrual (SPM) que muchas mujeres experimentan.
El SPM se asocia a diversos síntomas: cambios de humor, dolor de cabeza, sensación de hinchazón, acné, tensión mamaria, o mayor sensibilidad en los senos. Si el óvulo ha sido fecundado la progesterona facilita su desarrollo y también que el endometrio se engrose y el útero se prepare para acoger el óvulo fecundado. Si no es así, el óvulo se desintegra, lo que provoca una caída de los niveles de estrógenos y progesterona.
Durante esta fase, el endometrio libera unas sustancias químicas –denominadas prostaglandinas – que ayudan a que se desarrolle el embarazo si el óvulo ha sido fecundado, o a que se desprenda el recubrimiento de la capa interna del útero si no se ha producido la fecundación. En este último caso, las prostaglandinas también favorecen que el músculo uterino se contraiga (lo que provoca espasmos) para facilitar que se desencadene la menstruación. Estas contracciones uterinas son las responsables del dolor y de las molestias que a veces sentimos en el bajo vientre los primeros días de regla o los días previos. El origen de este dolor, por lo tanto, no se localiza en los ovarios, sino en el útero. Con la aparición de la regla, finaliza el ciclo y se inicia uno nuevo.
¿Te ha resultado útil este post? Actualmente y con la ayuda de las apps es fácil calcular cuáles son tus días más fértiles o cuando te va a venir la regla. Pero, como hemos explicado, el ciclo menstrual está regulado por cambios hormonales y no funciona como una ciencia exacta, por lo que siempre existe un cierto margen de error que hay que tener en cuenta.











